お知らせ
2024.11.12
頚動脈狭窄(けいどうみゃくきょうさく)とは?
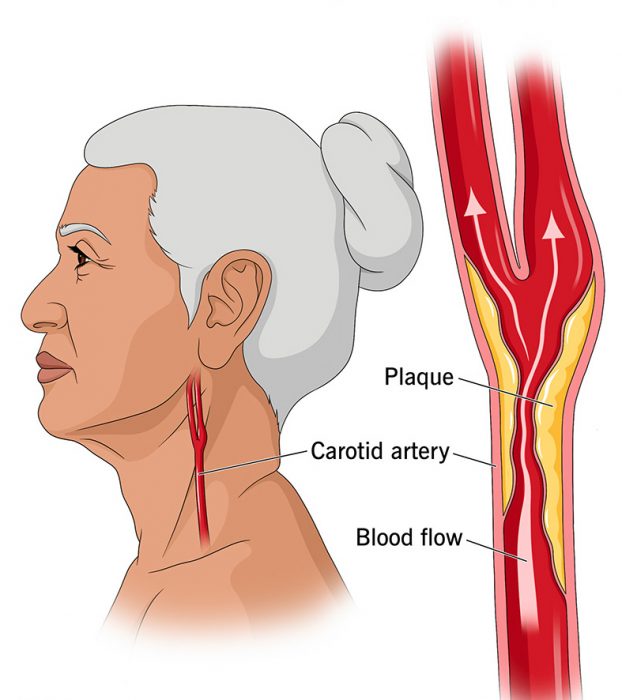
頚動脈とは、脳に血液と酸素を運ぶ主要な血管のことです。 この動脈が狭くなることを「頚動脈狭窄」と呼びます。 狭窄の原因は「アテローム性動脈硬化症」といい、動脈の内側に脂肪分やカルシウム、その他の老廃物が蓄積して動脈が狭くなることです。 頚動脈狭窄は、心臓の動脈に同様の蓄積が生じる「冠動脈疾患(心筋梗塞を引き起こす可能性がある病気)」とよく似ています。
頚動脈狭窄によって、脳に送られる酸素の量が減ってしまいます。 脳は正常に働くために絶え間なく酸素を必要としていますので、血液の供給が一時的にでも止まると問題が起こります。 わずか数分でも血液や酸素が届かないと、脳の細胞が死に始めます。 頚動脈の狭窄が進み、血流が完全に遮断されると脳梗塞(脳梗塞)が発生することがあります。 また、動脈のプラークが剥がれ落ちて血流を遮ると、それも脳梗塞を引き起こす可能性があります。
頚動脈狭窄の原因
頚動脈狭窄のほとんどはアテローム性動脈硬化症によるものです。 この状態では、脂肪分が動脈の内壁に蓄積しプラークと呼ばれる厚みが形成されます。 これにより動脈が狭くなり、脳への血流が減少したり、完全に遮断されることがあります。
頚動脈狭窄のリスクが高い人
アテローム性動脈硬化症に関連するリスク要因には以下が含まれます:
– 高齢
– 男性
– 家族歴がある
– 人種的要因
– 遺伝的要因
– 高コレステロール
– 高血圧
– 喫煙
– 糖尿病
– 肥満
– 飽和脂肪が多い食事
– 運動不足
これらの要因があるとリスクは高まりますが、必ずしも病気が発症するわけではありません。自分のリスク要因を知ることで、生活習慣を改善し、医師と相談して予防策をとることができます。
頚動脈狭窄の症状
頚動脈狭窄は、症状が現れない場合が多く、最初の兆候が「一過性脳虚血発作(TIA)」や「脳梗塞」であることがあります。
一過性脳虚血発作(TIA)
TIAとは、脳への血流が突然一時的に減少することで起こる発作です。 通常は数分から1時間で症状が消え、24時間以内には完全に回復します。症状が続く場合、それは脳梗塞です。 TIAや脳梗塞の症状には次のようなものがあります:
– 突然の片側の腕や脚の脱力やぎこちなさ
– 片側の腕や脚の麻痺
– 協調性や運動機能の低下
– 混乱や集中力の低下、めまい、失神、頭痛
– 顔や腕、脚の片側のしびれや感覚の喪失
– 一時的な視力の喪失やぼやけ
– 言葉がはっきり話せない、またはろれつが回らない
このような症状が現れた場合はすぐに医療機関へ連絡してください。TIAは脳梗塞の前兆となることがありますが、すべての脳梗塞がTIAを伴うわけではありません。
脳梗塞とTIAの違い
脳梗塞は、脳への血流が長時間途絶え、脳細胞に永続的なダメージが生じる状態です。 酸素が数分間でも届かないと脳細胞が死に始めます。
脳梗塞による障害は、血流が途絶えた部位と範囲により異なり、以下のような問題が生じることがあります:
– 運動機能
– 話す能力
– 思考や記憶
– 排泄機能
– 食事
– 感情のコントロール
– その他の重要な体の機能
脳梗塞後の回復の程度は、損傷した脳の範囲や部位によって異なり、長期的な影響(腕や脚の脱力、麻痺、言語障害、さらには死亡のリスク)が残ることがあります。
頚動脈狭窄の症状は他の病気の症状と似ていることがあるため、正確な診断には医師の診察が必要です。
頚動脈狭窄の診断方法
医師は病歴と身体検査のほか、以下の検査を行うことがあります:
- 聴診
頚動脈の上に聴診器を当て、血液が狭くなった動脈を通る際の「狭窄音」を確認します。 これは動脈硬化のサインとなることがありますが、音がしない場合でも動脈に異常があることがあります。
- 頚動脈超音波検査**
超音波検査により頚動脈の血流を評価します。 プローブ(超音波の送受信機)を頚動脈に当てると、超音波が血液細胞から反射し、音の強弱によって血流の有無が分かります。 音が聞こえない、または弱い場合、血流が遮断されている可能性があります。
- MRI検査
強力な磁石、電波、コンピュータを組み合わせて体内の詳細な画像を撮影する検査です。大きな筒の中に横たわり、磁石が体の周囲を回ります。この検査は音が非常に大きいです。
- 磁気共鳴血管造影(MRA)
MRIと造影剤を用いて血管を映し出す検査です。造影剤により血管がはっきりと映り、動脈の状態を確認できます。
- CT血管造影(CTA)
X線とコンピュータ技術、造影剤を用いて体の断面図を撮影します。血管や組織の詳細がわかり、狭窄の程度が確認できます。
- 血管造影
造影剤を動脈に注入してX線で撮影し、血液の流れと動脈の形状を確認する検査です。
頚動脈狭窄(けいどうみゃくきょうさく)の治療法
治療法は、年齢、全体的な健康状態、病歴、病気の進行度、治療への耐性、治療に対する希望などを考慮して決定されます。 般的に、狭窄度が50%未満の場合は、薬や生活習慣の改善が推奨されますが、狭窄度が50~70%の場合には、薬や手術が検討されることがあります。
- 生活習慣の改善
– 禁煙: タバコをやめることで、頚動脈狭窄や心血管疾患のリスクが低減します。 タバコや電子タバコなどのすべてのニコチン製品は血管を収縮させ、血流を減少させるため注意が必要です。
– コレステロールを下げる: 低脂肪・低コレステロールの食事を心がけ、野菜、果物、脂肪の少ない肉(赤身の肉は避ける)、食物繊維の豊富な穀物を多く摂りましょう。 食事や運動だけでコレステロール値が十分に下がらない場合には、薬が必要です。
– 血糖値を管理: 血糖値が高いと、頚動脈の内壁にダメージや炎症が生じやすくなります。低糖質の食事や定期的な運動で血糖値をコントロールし、糖尿病がある場合は薬や治療が必要です。
– 運動: 運動不足は体重増加や血圧上昇、コレステロール増加の原因となります。 運動は健康的な体重を維持し、頚動脈疾患のリスクを低減させます。
– 血圧を下げる: 高血圧は血管の摩耗や炎症を引き起こし、動脈狭窄のリスクを高めます。血圧は家庭血圧において若年、中年、前期高齢者(75歳未満)では125/75mmHg未満を目標とします。 一方、75歳以上の後期高齢者では、それより高い135/85mmHg未満を目安としています。
- 薬物療法
– 抗血小板薬: 血液中の血小板の凝集を抑制し、血栓の形成を防ぐ薬です。 例としてアスピリンやクロピドグレル、ジピリダモールがあります。
- コレステロール低下薬: スタチン系薬剤(シンバスタチンやアトルバスタチンなど)はコレステロールを下げるだけでなく、動脈壁を薄くし、動脈の開口部を広げる効果もあります。
– 血圧降下薬: 血圧を下げるための複数の薬が利用されます。
狭窄が50~69%で症状がある場合には、さらに積極的な治療が検討され、狭窄が70%以上になると通常手術が勧められます。手術はTIAや軽い脳梗塞などの症状後に脳梗塞のリスクを減らすために行われます。
- 外科的治療
– 頚動脈内膜剥離術(CEA): 頚動脈からプラークや血栓を取り除く手術です。狭窄が70%以上で症状がある人に対して、脳梗塞の予防に役立ちます。
– 頚動脈ステント留置術(CAS): CEAが適応できない場合の代替治療です。細いチューブ(カテーテル)を足の付け根から頚動脈まで通し、風船を膨らませて動脈を広げ、ステント(金属製の網状の枠)を設置して動脈が再び狭くならないようにします。
頚動脈疾患の合併症
頚動脈疾患の主な合併症は脳梗塞です。脳梗塞は深刻な障害を引き起こし、場合によっては命に関わることがあります。
予防方法
頚動脈狭窄は、心疾患を予防するのと同じ方法で予防や進行の遅延が可能です。
– 食生活の改善: 新鮮な果物や野菜、鶏肉や魚などの脂肪の少ない肉、低脂肪または無脂肪の乳製品を積極的に摂りましょう。 塩分、砂糖、加工食品、飽和脂肪、アルコールの摂取を控えます。
– 運動: 週3~4日、1日40分程度の中強度~高強度の運動を目指しましょう。
– 体重管理: 過体重の場合は減量に努めましょう。
– 禁煙: タバコを吸う場合は禁煙に挑戦しましょう。 処方薬の利用について医師に相談するのも効果的です。
– ストレス管理: 生活や仕事でのストレスをうまくコントロールする方法を見つけましょう。
医師に連絡すべきタイミング
脳梗塞の症状をよく覚えておき、家族にもその症状を知ってもらいましょう。もし脳梗塞の症状が出た場合は、すぐに連絡してください。
頚動脈狭窄の管理のまとめ
– 頚動脈狭窄は、心臓から脳に酸素を含む血液を運ぶ頚動脈が狭くなる状態です。
– 頚動脈が狭くなると、脳梗塞やその症状を引き起こす可能性があり、早急な治療が必要です。
– 低脂肪・低コレステロールの食事を心がけ、野菜、脂肪の少ない肉、果物、食物繊維を多く含む食事が頚動脈疾患のリスクを減らす助けになります。また、運動、禁煙、血圧の管理、薬の使用も効果的です。
– 狭くなった頚動脈を広げる方法として、手術や血管形成術(風船カテーテルとステントの留置)があります。
– 頚動脈狭窄は症状がない場合もありますが、リスク要因がある場合は医師の診察を受け、スクリーニング検査と診断を受けることをお勧めします。
当院の取り組みについて
当院は脳神経疾患の専門クリニックとして脳梗塞の一次予防(病気にならないようにすること)と2次予防(一度脳梗塞になった人が再発しないための治療)に最大限の力を注いでいます。頚動脈狭窄症に代表される動脈硬化性疾患の管理(高血圧、糖尿病、脂質異常症)において5年後、10年後の予後を見据えた科学的な管理を行ってきました。医療は日進月歩で治療薬は新たなものに変更される可能性がありますが生活習慣管理については時代遅れになることはありません。現代の医者の生活習慣病指導は江戸時代の儒学者である貝原益軒の著した養生訓に書かれている内容と何ら変わりはありません。頚動脈狭窄症は悪化させてしまっては元に戻すことは非常に難しくなります。ですから日頃からの生活の見直しと、最善の薬物療法を選択しておくことが肝心です。